引言:
長期以來,肥胖被認為是心血管疾病的危險因素,而胰島素抵抗和血脂異常更是在患有2型糖尿病的肥胖患者中普遍存在,且與心血管風險增加密切相關。胰島素抵抗和隨之而來的代償性高胰島素血癥會顯著增加心血管疾病導致的死亡風險。那么,十二指腸空腸套管如胃轉流支架系統,其作為新型的治療肥胖、2型糖尿病等代謝綜合征的醫療手段,能否改善患者的胰島素抵抗和心血管風險呢?本文筆者將從十二指腸空腸套管對改善2型糖尿病患者的胰島素抵抗、降低心血管事件風險的影響進行綜述,以期為2型糖尿病患者提供更好的治療選擇。
正文:
2型糖尿病(T2DM)是心血管疾病(cardiovascular diseases,CVD)的主要危險因素,,CVD是T2DM患者的主要死亡原因。除血糖增高、胰島素抵抗外,T2DM還常伴有多種其他CVD風險因子,包括肥胖、血脂異常和高血壓等[1-2]。國外有研究表明,體重指數BMI每增加5Kg/m2,心血管事件風險會上升29%[3]。國內的研究顯示,超重者和肥胖者患高血壓、血脂異常、糖尿病、胰島素抵抗及心血管危險因素聚集的風險分別為BMI正常者的1.8~3.3倍和2.9~8.9倍[4]。我國成年人心血管危險因素水平及其相應的心血管代謝性疾病患病率均隨著BMI的增加而升高,超重者和肥胖者心血管危險因素水平及其相應的心血管代謝性疾病患病率均高于正常者。因此,控制BMI應作為心血管疾病防控的優先指標。
代謝手術作為近年來治療肥胖及肥胖合并癥的主要方式,在減重和控制代謝指標方面顯示出非常顯著的療效,同時還可以有效降低肥胖患者的心血管危險因素水平。2009年美國糖尿病學會(American Diabetes Association,ADA)在T2DM治療指南中正式將代謝手術列為肥胖合并T2DM的治療措施之一。2011年國際糖尿病聯盟正式推薦代謝外科手術可作為肥胖合并T2DM治療方法。到目前為止,有超過50種術式曾被推薦用于病態肥胖的治療,隨著手術例數的增加及經驗的不斷豐富,部分術式已退出歷史舞臺。目前常用的手術方式主要包括:Roux-en-Y胃旁路術(laparoscopic RYGB,RYGB)、腹腔鏡胃袖狀切除術(laparoscopic sleeve gastrectomy,LSG)、膽胰轉流十二指腸轉位術。大量臨床研究與隨訪資料發現,由于RYGB對于血糖的改善作用和獨特的代謝調節作用,仍在作為主要術式治療肥胖合并T2DM患者。
關于代謝手術術式的探索,目前主要集中于胃袖狀切除術的衍生術式,不過隨著內鏡技術的發展和進步,內鏡下介入術也為治療病態肥胖及肥胖并發癥提供了新方法和新思路。十二指腸空腸套管(DJBS)術是一種借鑒了RYGB減重手術原理的新型內鏡下介入手段,它通過一段膜管來隔絕內容物與腸壁的接觸,模仿手術切除的效果,并且這個膜管可以隨時取出,是一種可逆的醫療器械植入手術(圖1)。一項來自于巴西圣保羅醫學院的研究揭示了DJBS術對于改善患有2型糖尿病的肥胖患者的胰島素抵抗(IR)和降低心血管風險方面的有效性[5]。研究的納入標準是年齡在18至65歲之間,BMI≥35 kg/m2,有T2DM伴有或不伴有其他并發癥,TG/HDL比率≥3.5,表明有胰島素抵抗和較大的心血管風險。研究者選取甘油三酯/高密度脂蛋白比值(TG/HDL)來識別胰島素抵抗患者,將初始比值與DJBS植入后6個月的比值進行比較,以評估胰島素抵抗是否出現改善。TG/HDL已經被證明是胰島素抵抗的敏感指標,并且是與心血管事件風險相關的獨立因素,TG/HDL比值的增加可能比常規危險因素如高血壓、煙草使用和身體活動更能預測心血管疾病的風險[6]。

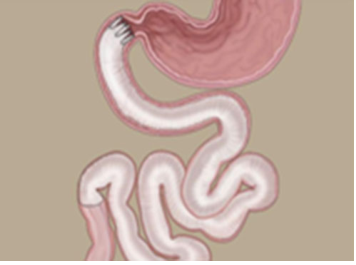
圖1 DJBS設備及植入示意圖
在T2DM、高血壓和心血管疾病患者中,IR的發病率增加。IR和代償性高胰島素血癥是上述疾病的獨立風險因素,也會顯著增加心血管并發癥的風險。盡管肥胖患者往往對胰島素有抵抗,但并不是所有的患者都出現IR[7]。在本研究中,在接受DJBS的77名病態肥胖和2型糖尿病患者中,70%(54人)出現IR和代謝綜合征。
入選的患者在植入DJBS設備后,接受了為期6個月的醫學監測。在監測過程中,所有患者均沒有使用降血脂的藥物,也沒有改變患者已經在使用藥物的劑量。6個月以后,有77名患者成功完成了隨訪,TG/HDL比率顯著改善,HbA1c顯著下降,表明IR得到了顯著緩解,糖尿病病情得到了有效控制(表1、2)。
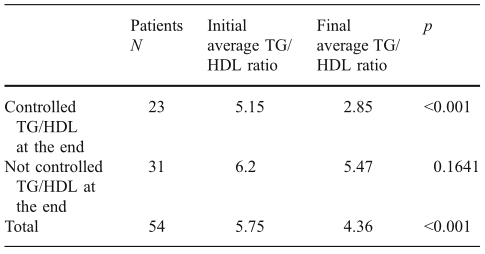
表1 TG/HDL比率改善

表2 糖尿病病情改善,對TG/HDL受控(<3.5)和未受控患者(≥3.5)的糖尿病演變。各組患者的血糖改善在統計學上都很明顯
由于TG/HDL比率與IR和心血管風險之間存在關聯,本研究中使用這一比率作為參數來識別植入DJBS的患者的代謝綜合征是否得到改善。McLaughlin等人在2005年證明[8],3.5的數值分界值是識別出現胰島素抵抗、代謝綜合征和更大的心血管風險的患者的良好參考。
在研究中,TG/HDL比率從5.75明顯降低到4.36(P=0.0001)。在這些患者中,42.6%完全控制住了他們的胰島素抵抗,在研究結束時呈現出TG/HDL比率值低于3.5。而所有患者的HbA1c水平均顯著下降,甚至其中大多數(70.3%)患者在研究結束時低于7%。所有患者體重均減輕,平均減重12.6%。
因此,從該項研究得出的結論是,DJBS顯著降低了TG/HDL比值、糖化血紅蛋白和體重,而這些指標均與心血管風險正相關,因此DJBS也顯著降低了病人的心血管風險。從該項研究可以看出,在療效上DJBS與經典代謝手術一樣,能有效減重、控制代謝指標,也可以顯著降低肥胖患者的心血管危險因素水平。并且,DJBS作為一種內鏡下介入操作,不破壞人體正常生理結構,并且可以隨時取出,其安全性也很高。
那么,國內是否有相關的內鏡介入術式開展呢?答案是肯定的。
國內也有科研型企業自主研究出了同類型的內鏡下置入器械“胃轉流支架系統”(圖 2),與以往不同的是,“胃轉流支架系統”在充分研究 DJBS 器械的基礎上做了大量的工藝和材料的改進,并進行充分的臨床試驗,減少了介入術并發癥的發生率,提升了操作的可靠性。
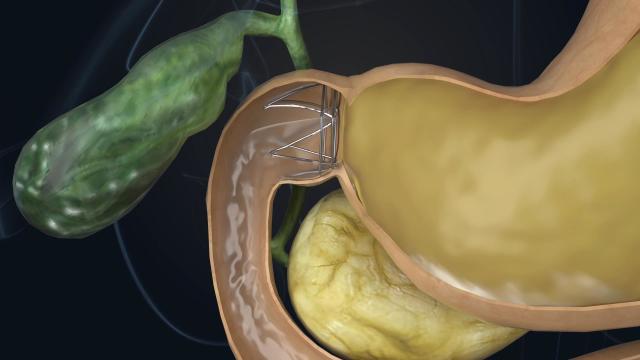
圖 2 | “胃轉流支架系統”示意圖
據悉,這項新技術已開啟面向肥胖癥、非酒精性脂肪性肝病等代謝性疾病的多中心臨床試驗,早期試驗成果顯示,受試者在置入“胃轉流支架系統”3 個月后,減重效果顯著且胰島素抵抗和代謝參數等指標同樣得到顯著下降[9],這與海外 DJBS 相關臨床試驗所呈現的研究結論一致。
鑒于“胃轉流支架系統”目前的臨床試驗結論,其后續的正式臨床應用十分令人期待,如能盡快上市,無論對中國糖尿病患者,還是全球糖尿病患者,都具有重要意義。后續筆者也將繼續關注此類新技術的臨床研究及學術內容。
參考文獻:
[1] 中華醫學會糖尿病學分會.中國2型糖尿病防治指南(2017年版)[J].中華糖尿病雜志.2018,(1).DOI:10.3760/cma.j.issn.1674-5809.2018.01.003.
[2]中國心血管病預防指南(2017)寫作組,中華心血管病雜志編輯委員會.中國心血管病預防指南(2017)[J].中華心血管病雜志.2018,(1).DOI:10.3760/cma.j.issn.0253-3758.2018.01.004.)
[3] Bogers RP, Bemelmans WJ,Hoogenveen RT, et al. Association of overweight with increased risk of coronary heart disease partly independent of blood pressure and cholesterol levels: a meta-analysis of 21 cohort studies including more than 300 000 persons. Arch Intern Med. 2007;167(16):1720-1728. doi:10.1001/archinte.167.16.1720
[4] 李劍虹,王麗敏,黃正京等.中國成年人體重指數與心血管危險因素關系的研究[J].中華流行病學雜志,2014,35(9):977-980.DOI:10.3760/cma.j.issn.0254-6450.2014.09.001.
[5] Li, Y., Liu, J., Zhou, B., Li, X., Wu, Z., Meng, H., & Wang, G. (2022). Reducing the 10-year risk of ischemic cardiovascular disease to receive early cardiovascular benefits from bariatric surgery for obesity in China. Frontiers in cardiovascular medicine, 9, 978682. https://doi.org/10.3389/fcvm.2022.978682
[6] McLaughlin, T., Reaven, G., Abbasi, F., Lamendola, C., Saad, M., Waters, D., Simon, J., & Krauss, R. M. (2005). Is there a simple way to identify insulin-resistant individuals at increased risk of cardiovascular disease?. The American journal of cardiology, 96(3), 399–404. https://doi.org/10.1016/j.amjcard.2005.03.085
[7] McLaughlin, T., Abbasi, F., Cheal, K., Chu, J., Lamendola, C., & Reaven, G. (2003). Use of metabolic markers to identify overweight individuals who are insulin resistant. Annals of internal medicine, 139(10), 802–809. https://doi.org/10.7326/0003-4819-139-10-200311180-00007
[8] McLaughlin, T., Reaven, G., Abbasi, F., Lamendola, C., Saad, M., Waters, D., Simon, J., & Krauss, R. M. (2005). Is there a simple way to identify insulin-resistant individuals at increased risk of cardiovascular disease?. The American journal of cardiology, 96(3), 399–404. https://doi.org/10.1016/j.amjcard.2005.03.085
[9] Ren M, Zhou X, Yu M, Cao Y, Xu C, Yu C, Ji F. Prospective study of a new endoscopic duodenal-jejunal bypass sleeve in obese patients with nonalcoholic fatty liver disease (with video). Dig Endosc. 2022 Jul 23. doi: 10.1111/den.14409. Epub ahead of print. PMID: 35869797.
關鍵詞:
版權與免責聲明:
1 本網注明“來源:×××”(非商業周刊網)的作品,均轉載自其它媒體,轉載目的在于傳遞更多信息,并不代表本網贊同其觀點和對其真實性負責,本網不承擔此類稿件侵權行為的連帶責任。
2 在本網的新聞頁面或BBS上進行跟帖或發表言論者,文責自負。
3 相關信息并未經過本網站證實,不對您構成任何投資建議,據此操作,風險自擔。
4 如涉及作品內容、版權等其它問題,請在30日內同本網聯系。